原发性胆囊癌是指原发于胆囊及胆囊颈部的恶性肿瘤,是胆道系统中最常见的恶性肿瘤,发病隐匿,主要表现为上腹部疼痛、消化不良、食欲减退或黄值、胆囊占位。胆囊癌的与下列因素有关:
<1>胆石症与慢性胆囊炎
在国外有70%-90%的胆囊癌与胆囊结石同时存在,国内近年来报道二者同时存在率为观40%-86%,另外有资料证明在结石手术切除胆囊后,可发现 1.5%-6.3%有胆囊癌存在;同时发现结石直径越大,发病率越高,结石直径<20-22mm和直径>30mm的发病率分别是直径小于10mm的2.4 和10倍。moosa指出“隐性结石”在5-20年后有33%-50%可发生胆囊癌,还有学者认为50岁以上的胆囊结石患者中约6%-10%最终可发生胆囊癌,有胆囊结石者发生胆囊癌的危险性较无胆囊结石者高出6-15倍。在胆石症及慢性胆囊炎中存在着各种类型粘膜上皮增生,而不典型增生是由单纯上皮增生演变而来。原位癌伴有不典型增生,从而推测胆囊癌的发展过程是:胆石症/胆囊炎→胆囊粘膜上皮增生→部分不典型增生出现→轻者引起原位癌,重度不典型增生则引发浸润癌。此外研究证明在胆汁代谢过程中,鹅去氧胆酸的产物胆石酸为一致癌物质,胆囊癌病人的胆石酸增加,同时也有人认为胆汁中的胆固醇和胆酸盐,在感染等因素的影响(特别是厌氧菌校形芽胞杆菌感染时),可演变成致癌物质如甲基胆直(methy loholanthrene)等。可能是刺激胆囊粘膜产生癌症的原因之一。
<2>胆囊腺瘤和胆囊腺肌增生症
在1977年Leslie就已报道过胆囊腺瘤演变成胆囊原位癌的病例,进一步研究也曾证实所有的胆囊原位癌和19%的浸润癌组织内有腺瘤成分,只提示二者之间的关系;近年来很多资料已公认胆囊腺瘤是胆囊癌的癌前病变,约有10%-30%的胆囊腺瘤可以演变成癌,特别多见于直径大于12mm的腺瘤。
有资料指出腺瘤癌的癌胚抗原表达与胆囊癌近似,存在同类抗原物质。从腺瘤→不典型增生→原位癌→浸润癌的过程中,核面积和DNA含量梯度增加,由量变到质变这种变化过程均已被证明。胆囊腺肌增生症,又称胆囊腺肌瘤,是一种良性疾病,1981年Nakafuli首先报告了1例发生在胆囊肌瘤的胆囊癌,并陆续报道有10例,近年来研究认为,它是具有潜在癌变危险性的疾病。胆囊腺肌瘤的表面,局限性覆盖含有粘液的粘膜中可有粘液细胞化生区,最易发生恶变。
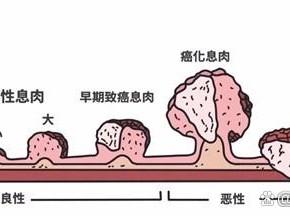
<3>胆囊息肉
胆囊息肉可分为胆固醇性息肉、非胆固醇性息肉、息肉型腺癌,分别占息肉总数的50%-60%、40%、10%。后者可呈腺瘤样,50%伴有胆石;有报道90%-98%的胆囊癌,常见息肉(上述第3种)混在其癌灶中,说明胆囊息肉与胆囊癌可能有一定关系。
<4>胆囊钙化
瓷性胆囊均易伴发胆囊癌。胆囊癌多发生于胆囊体部,偶见于底部,仅10轮可发生在颈部。大体可分为两型,即隆起型和浸润型,前者约占别%以上。其表现:隆起型,囊壁局限性增厚呈乳头状、绒毛状、菜花状肿块向腔内突出;浸润型呈浸润状胆囊壁增厚表现为胆囊缩小、变硬,外表虽光滑但浆膜失去光泽。
组织学上胆囊癌可分为硬癌、腺癌、鳞癌、粘液癌、未分化癌、色素癌,75%-90%为分化良好的腺癌,10%为未分化癌,5%为鳞形上皮细胞癌。恶性程度较高仅有生长快和转移早的特点。胆囊紧贴肝脏,有丰富的淋巴血管网,癌肿极易扩散,可直接浸润肝、胆总管、十二指肠、肾、胰腺和前腹壁,血行转移可见于直肠、卵巢、乳腺、肺、椎骨和皮肤;经淋巴道可扩散至胆囊淋巴结,腹主动脉周围淋巴结,晚期病人还可出现远处转移。约有一半病人癌肿侵犯胆总管而引起阻塞性黄疸,有时阻塞胆总管后可继发感染,产生急性胆囊炎。
胆囊癌的难点在于早期症状不明显,临床表现无特异性,当患者出现腹痛加剧、右上腹包块、黄疽、消瘦等症时,已属中、晚期。右上腹痛为持续性隐痛或钝痛,有时伴阵发性绞痛,可向肩背部放射;因胆囊肿大及其向周围浸润,右上腹可们及硬质包块,半数以上患者伴纳差、恶心、呕吐等,癌肿浸润压迫胆总管,肝门或十二指肠时,出现黄疽和十二指肠梗阻等症。患者常有低或中度发热以及短期消瘦、贫血。当并发感染时,则表现为急性胆囊炎和或急性胆管炎症状。并发症为胆石症及胆系感染、消化道出血和转移,原发性胆囊癌易早期转移,常浸润肝脏及邻近组织,可沿淋巴系统转移至胆囊淋巴结及肝门淋巴结等处,晚期多发生血行扩散。

 微信扫一扫,打赏作者吧~
微信扫一扫,打赏作者吧~